
Morfologia krwi obwodowej – normy, jak interpretować wyniki badań i co powinno niepokoić?
Morfologia krwi obwodowej to podstawowe badanie diagnostyczne, które ocenia skład krwi – liczbę, wielkość i jakość erytrocytów, leukocytów oraz trombocytów. Prawidłowy wynik to taki, który mieści się w zakresach referencyjnych podanych na karcie z laboratorium. Poniżej tłumaczymy krok po kroku, jak czytać poszczególne parametry.
Spis treści
- Co to jest badanie morfologii?
- Kiedy wykonać badanie krwi?
- Jak się przygotować do pobrania?
- Interpretacja wyników – zakresy referencyjne dla dorosłych
- Krwinki czerwone (erytrocyty)
- Krwinki białe (leukocyty)
- Płytki krwi (trombocyty)
- Badanie u dzieci – zakresy referencyjne
- Jak często wykonywać badanie?
- Nieprawidłowe wyniki – co oznaczają?
- Dieta a wyniki badania krwi
- Najczęściej zadawane pytania i odpowiedzi
Morfologia krwi – najważniejsze wnioski
- Badanie ocenia trzy grupy komórek: erytrocyty, leukocyty i trombocyty.
- Zakresy referencyjne różnią się u kobiet, mężczyzn i dzieci – zawsze porównuj wynik z danymi z własnego wyniku laboratoryjnego.
- Najczęstsze odchylenia to niedokrwistość (niskie erytrocyty/HGB) oraz stan zapalny (podwyższone leukocyty).
- Odchylenie od zakresu referencyjnego to sygnał do konsultacji z lekarzem, nie gotowa diagnoza.
- Dieta bogata w Fe, B12 i foliany realnie wpływa na wyniki badań hematologicznych.
- Profilaktyczne badanie krwi zaleca się minimum raz w roku, nawet bez objawów.

Morfologia krwi – co to jest?
Morfologia krwi obwodowej to badanie laboratoryjne, które analizuje skład krwi – ocenia liczbę, wielkość i budowę poszczególnych komórek: erytrocytów, leukocytów i trombocytów. To jedno z najczęściej zlecanych badań w Polsce i punkt wyjścia do oceny ogólnego stanu zdrowia.
Badanie wykonuje się z próbki krwi żylnej pobranej zazwyczaj z żyły łokciowej. Wynik zawiera kilkanaście parametrów – każdy opisuje inny aspekt składu krwi. Morfologia z rozmazem to rozszerzona wersja badania: poza standardowymi wynikami ocenia także procentowy udział poszczególnych rodzajów leukocytów. Lekarz zleca ją przy podejrzeniu chorób układu odpornościowego lub schorzeń krwi.
Morfologia krwi – wskazania do wykonania badania
Lekarz może zlecić wykonanie badania zarówno profilaktycznie, jak i przy podejrzeniu konkretnych schorzeń – infekcji, niedokrwistości, chorób krwi lub nowotworu układu krwiotwórczego. Wczesne wykrycie odchyleń w morfologii pozwala często szybciej postawić rozpoznanie.
Najczęstsze wskazania do zlecenia badania krwi:
- przewlekłe zmęczenie i osłabienie bez uchwytnej przyczyny
- częste infekcje lub przedłużająca się choroba
- niewyjaśniona utrata masy ciała – sprawdź też nasz kalkulator BMI
- podejrzenie niedokrwistości lub niedoboru Fe (szczególnie u kobiet w wieku rozrodczym)
- kontrola po antybiotykoterapii lub chemioterapii
- diagnostyka podejrzewanego nowotworu – zwłaszcza nowotworu układu krwiotwórczego, np. białaczki
- profilaktyka ogólna – minimum raz w roku
Morfologia krwi – jak się przygotować do badania?
Badanie najlepiej wykonywać rano, na czczo – po co najmniej 8-godzinnej przerwie od posiłku. Przed pobraniem krwi należy unikać intensywnego wysiłku fizycznego i alkoholu przez co najmniej dobę.
- Nie jedz przez 8–12 godzin przed pobraniem – woda niegazowana jest dozwolona.
- Unikaj treningu przez dobę – wysiłek fizyczny może przejściowo podnieść liczbę leukocytów.
- Poinformuj laboratorium o przyjmowanych lekach – niektóre mogą wpływać na wyniki.
- Jeśli jesteś kobietą: miesiączka może chwilowo obniżyć HGB oraz poziom trombocytów. Dla bardziej miarodajnego wyniku rozważ wykonanie badania w połowie cyklu.
- Nie palaj tytoniu na co najmniej godzinę przed pobraniem.

Morfologia krwi – interpretacja wyników badania, normy
Interpretacja wyników polega na porównaniu każdego parametru z zakresem referencyjnym podanym na wyniku z laboratorium. Wartości poniżej dolnej lub powyżej górnej granicy tego zakresu wymagają konsultacji z lekarzem.
Zakresy referencyjne różnią się nieznacznie między laboratoriami, dlatego zawsze kieruj się danymi z własnego wydruku, a nie ogólnymi tabelami z internetu. Poniżej znajdziesz orientacyjne normy dla osób dorosłych w Polsce.
Krwinki czerwone (erytrocyty) – normy i co oznaczają wyniki
Erytrocyty to najliczniejsze komórki krwi, odpowiedzialne za transport tlenu do tkanek i dwötlenku węgla z powrotem do płuc. Obniżona ich liczba lub niskie stężenie HGB sugerują niedokrwistość, utratę krwi lub niedobory żywieniowe.

| Wskaźnik | Kobiety | Mężzyźni | Co sugeruje odchylenie? |
| RBC (erytrocyty) | 3,8–5,2 mln/μl | 4,5–5,9 mln/μl | ↓ niedokrwistość, utrata krwi; ↑ odwodnienie, czerwienica |
| HGB | 12–16 g/dl | 14–18 g/dl | ↓ niedokrwistość; ↑ odwodnienie, choroby płuc |
| HCT (hematokryt) | 37–47% | 42–52% | ↓ niedokrwistość; ↑ odwodnienie |
| MCV (średnia objętość krwinki) | 80–100 fl | 80–100 fl | ↓ niedobór Fe; ↑ niedobór kobalaminy lub folianów |
| MCH (średnia masa hemoglobiny w erytrocycie) | 27–33 pg | 27–33 pg | ↓ niedokrwistość mikrocytarna; ↑ makrocytarna |
| MCHC (średnie stężenie hemoglobiny w erytrocycie) | 32–36 g/dl | 32–36 g/dl | ↓ niedokrwistość mikrocytarna, sferocytoza |
| RDW (rozpiętość erytrocytów) | 11,5–14,5% | 11,5–14,5% | ↑ mieszane niedobory, wczesna niedokrwistość |
Szczególną uwagę warto poświęcić wskaźnikowi MCV – średniej objętości erytrocytu. Wartość poniżej 80 fl przy niskim HGB to klasyczny wzorzec niedoboru Fe. Wynik powyżej 100 fl nasuwa podejrzenie niedoboru kobalaminy lub folianów. RDW często rośnie jako pierwszy sygnał, zanim hemoglobina zdąży opaść poniżej zakresu referencyjnego – dlatego warto go obserwować przy dietach eliminacyjnych.
Warto wiedzieć, że MCH – czyli wskaźnik średniej masy hemoglobiny – oddaje masę HGB w pojedynczej krwince. Odchylenia MCH na ogół wzmacniają wnioski z erytrogramu: gdy oba parametry są obniżone, niedobór Fe staje się bardzo prawdopodobny.
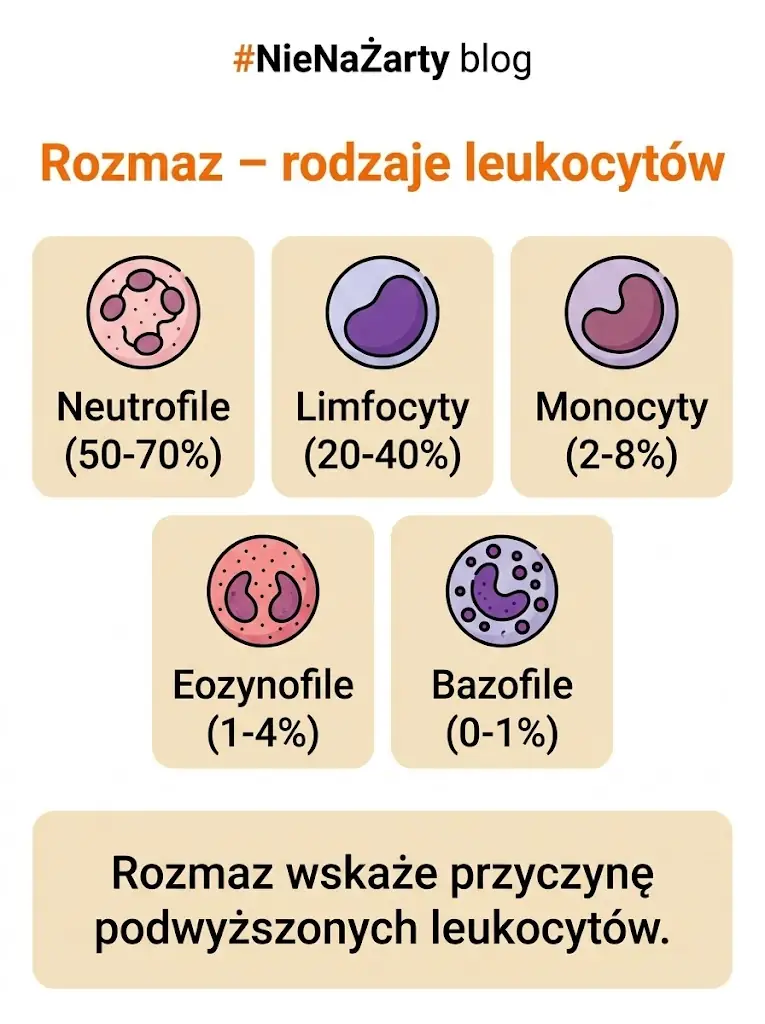
Krwinki białe (leukocyty) – normy i interpretacja
Leukocyty to komórki układu odpornościowego. Podwyższony poziom najczęściej sygnalizuje infekcję lub proces zapalny w organizmie, a obniżony może świadczyć o problemach ze szpikiem kostnym lub działaniu ubocznym leków.
| Wskaźnik | Zakres referencyjny | Co sugeruje odchylenie? |
| WBC (leukocyty) | 4,0–10,0 tys./μl | ↓ choroby szpiku, leki immunosupresyjne; ↑ infekcja, stan zapalny, nowotwór |
| Neutrofile | 40–75% | ↑ infekcja bakteryjna; ↓ neutropenia, narażenie na leki |
| Limfocyty we krwi | 20–45% | ↑ infekcja wirusowa; ↓ choroby autoimmunologiczne |
| Monocyty | 2–10% | ↑ przewlekły stan zapalny, zarażenia pasożytnicze |
| Eozynofile | 1–5% | ↑ alergia, pasożyty, choroby skóry |
| Bazofile | 0–1% | ↑ rzadko – w niektórych chorobach krwi |
Gdy WBC znacznie przekracza zakres referencyjny i utrzymuje się długo, lekarz poszerzy diagnostykę o badanie rozmazu lub biopsję szpiku. Znacząca, długotrwała leukocytoza może – chociaż rzadko – być sygnałem nowotworu, np. białaczki. Dlatego nigdy nie ignoruj wyniku powyżej 15 tys./μl, który nie ustąpi po przebytej infekcji.
Płytki krwi (trombocyty) – normy i interpretacja
Płytki krwi odpowiadają za krzepnięcie – zatrzymują krwawienie po uszkodzeniu naczynia. Ich niedobór (małopłytkowość) zwiększa ryzyko krwawień, a trombocytoza (nadmiar) – ryzyko zakrzepów.
| Wskaźnik | Zakres referencyjny | Co sugeruje odchylenie? |
| PLT (trombocyty) | 150–400 tys./μl | ↓ małopłytkowość (ryzyko krwawień); ↑ trombocytoza (ryzyko zakrzepów) |
| MPV (średnia objętość płytki) | 7,5–12,5 fl | Odchylenia mogą wskazywać na zaburzenia produkcji lub zużycia płytek |
Małopłytkowość może być związana z chorobami wątroby, schorzeniami autoimmunologicznymi lub działaniem niektórych leków. Warto wiedzieć, że wysiłek fizyczny może przejściowo podnieść liczbę płytek, a leukocytoza często powoduje ich przejściowy wzrost.
Morfologia u dziecka – normy
Wartości referencyjne morfologii u dzieci różnią się istotnie od zakresów dla dorosłych i zmieniają się wraz z wiekiem. Wyniku prawidłowego dla noworodka nie wolno porównywać z normami dla dorosłych.
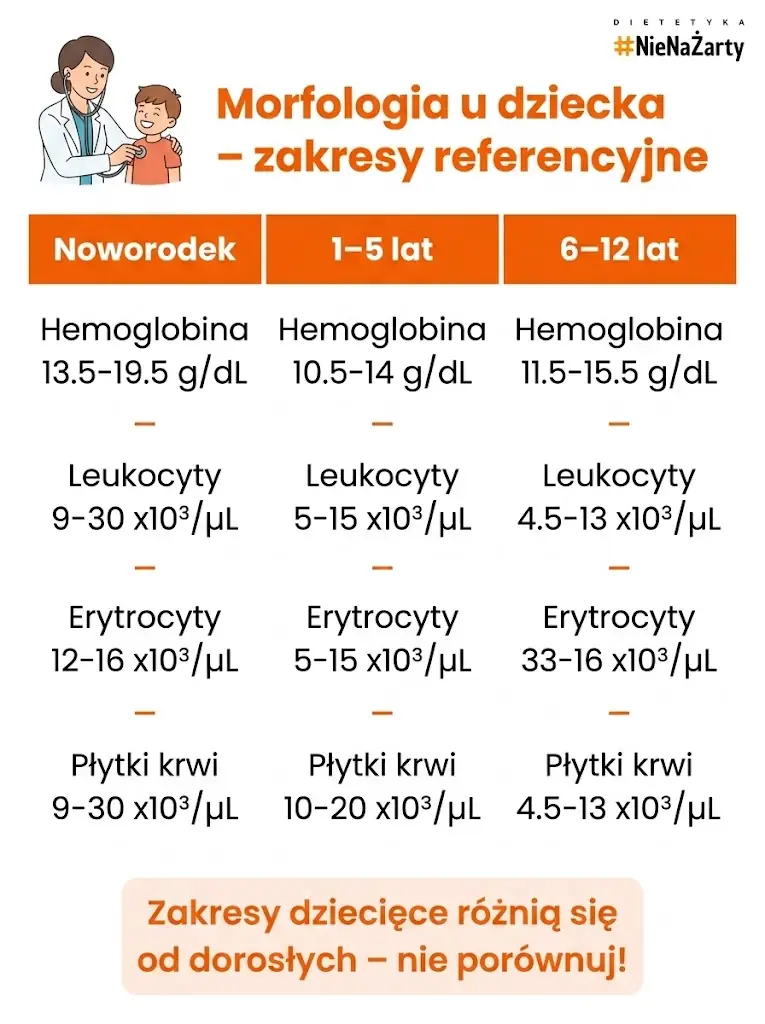
| Wskaźnik | Noworodek | 1–5 lat | 6–12 lat |
| RBC (mln/μl) | 4,5–6,5 | 3,7–5,5 | 3,9–5,4 |
| HGB (g/dl) | 14–22 | 11–14 | 11,5–15 |
| WBC (tys./μl) | 10–26 | 5,5–15,5 | 4,5–13,5 |
| PLT (tys./μl) | 100–400 | 150–400 | 150–400 |
Powyższe dane to wartości orientacyjne – zakresy różnią się nieco między laboratoriami. Wyniki morfologii u dziecka zawsze interpretuje pediatra lub lekarz rodzinny w kontekście objawów i stanu klinicznego.
Jak często należy wykonać morfologię krwi?
Zdrowej osobie dorosłej zaleca się wykonanie morfologii co najmniej raz w roku jako rutynowe badanie profilaktyczne. Przy chorobach przewlekłych lub wcześniej nieprawidłowych wynikach – częściej, zgodnie z zaleceniem lekarza.
Sytuacje, w których badanie warto wykonać poza standardową profilaktyką:
- przed i po planowanych operacjach
- w ciąży – w każdym trymestrze (kontrola HGB i płytek krwi)
- przy przewlekłym zmęczeniu, którego nie wyjaśniają inne badania
- po antybiotykoterapii lub chemioterapii – kontrola szpiku i leukocyów
- przy podejrzeniu niedoborów: Fe, kobalaminy lub folianów
- u osób na diecie ściśle roślinnej – co 6 miesięcy (ryzyko niedoboru B12 i Fe)

Co mogą oznaczać nieprawidłowe wyniki morfologii krwi?
Odchylenie od zakresu referencyjnego to punkt wyjścia do dalszej diagnostyki – nie gotowa diagnoza. Lekarz ocenia całość wyników w kontekście objawów i historii choroby, dlatego nie interpretuj samodzielnie pojedynczego wyniku.
Niskie HGB + niskie MCV – niedobór Fe
To najczęściej występująca kombinacja w gabinecie dietetycznym. Wskazuje na niedokrwistość z niedoboru żelaza (typ mikrocytarny) – szczególnie częstą u kobiet z obfitymi miesiączkami i osób na diecie roślinnej. Potwierdzenie diagnozy wymaga oznaczenia ferrytyny i stężenia Fe w surowicy.
Niskie HGB + wysokie MCV – niedobór kobalaminy lub folianów
Niedokrwistość makrocytarna pojawia się u osób, które nie suplementują witaminy B12 – dotyczy to wegan, wegetarian i osób starszych z zaburzeniami wchłaniania. Niski poziom folianów bywa częsty przy nieprawidłowej diecie i w ciąży. Diagnozę potwierdza się oznaczeniem stężenia B12 i kwasu foliowego w surowicy.
Podwyższone WBC – infekcja, stan zapalny lub nowotwór
Leukocytoza to najczęściej reakcja na aktywną infekcję bakteryjną lub wirusową i mija po jej ustąpieniu. Jeśli WBC znacznie przekracza zakres referencyjny (> 20–30 tys./μl) i nie normalizuje się po 2–3 tygodniach, lekarz może zlecić rozmaz lub badanie w kierunku nowotworu układu krwiotwórczego (białaczka, chłoniak). Wcześnie wykryty nowotwór krwi rokuje znacznie lepiej, dlatego takich wyników nie ignoruj.
Obniżone WBC – neutropenia i jej przyczyny
Niska liczba leukocytów może być efektem ubocznym chemioterapii, metotreksatu lub innych leków immunosupresyjnych. Może też wskazywać na choroby szpiku lub choroby autoimmunologiczne. Wymaga zawsze konsultacji lekarskiej.
Podwyższony wskaźnik RDW – wczesny sygnał niedoborów
RDW rośnie jako jeden z pierwszych diagnostycznych sygnałów, zanim hemoglobina obniży się poniżej zakresu referencyjnego. Podwyższony RDW z prawidłowym HGB może wskazywać na łączny niedobór Fe i B12, co wymaga diagnostyki różnicowej.
Morfologia krwi a dieta – jak dietą można poprawić swoje wyniki badań?
Dieta bezpośrednio wpływa na wyniki badań hematologicznych. Niedobory żelaza, kobalaminy i folianów to najczęstsze dietetyczne przyczyny odchyleń w badaniu krwi – i można je skutecznie korygować żywiąc się odpowiednio lub wdrażając celowaą suplementację.
Żelazo – kluczowy składnik erytrocytów
Fe jest niezbędnym budulcem hemoglobiny i bezpośrednio wpływa na wartości RBC, HGB i MCV. Najlepiej przyswajalne jest żelazo hemowe z czerwonego mięsa, wątróbki i ryb. Żelazo niehemowe z roślin (soczewica, szpinak, tofu, pestki dyni) wchłania się gorzej, ale wchłanianie poprawia witamina C spożywana przy tym samym posiłku. Kawy, herbaty i produktów bogatych w wapń warto unikać bezpośrednio przy posiłkach bogatych w Fe.
Kobalamina i foliany – zapobieganie niedokrwistości makrocytarnej
Kobalamina (witamina B12) występuje wyłącznie w produktach zwierzęcych: mięsie, jajach, nabiale i rybach. Osoby na diecie roślinnej muszą ją suplementować – bez tego niedobór B12 może się rozwinąć po kilku latach i doprowadzić do poważnych powikłań neurologicznych.
Foliany (zawarte w szpinaku, brokule, soczewicy i fasoli) są niezbędne do podziałów komórkowych krwinek. Ich niedobór to jeden z powodów niskiego HGB z podwyższoną średnią objętością krwinki (MCV). Kobietom planującym ciążę zaleca się suplementację kwasu foliowego przez co najmniej 3 miesiące przed poczęciem.
| Składnik | Źródła w żywności | Wpływ na wyniki badania krwi |
| Fe (żelazo) | Mięso, wątróbka, soczewica, pestki dyni | HGB, RBC, MCV – przy niedoborze: niedokrwistość mikrocytarna |
| Kobalamina (B12) | Mięso, jaja, ryby, nabiał | MCV, HGB – przy niedoborze: niedokrwistość makrocytarna |
| Foliany | Szpinak, brokuł, soczewica, szparagi | MCV, HGB – przy niedoborze: makrocytarna |
| Witamina C | Papryka, kiwi, porzeczki | Poprawia wchłanianie niehemowego Fe z roślin |
| Miedź i cynk | Orzechy, nasiona, pełnoziarniste zboża | Wspomaga produkcję krwinek i funkcję układu odpornościowego |
Jeśli Twoje wyniki badania krwi regularnie odbiegają od zakresu referencyjnego, warto skonsultować się z dietetykiem. Przykładem modelu żywienia bogatego w Fe, foliany i kwasy omega-3 jest dieta śródziemnomorska – warta rozważenia jako punkt wyjścia. Możesz też zamówić dietę online dopasowaną do wyników badań i celów zdrowotnych lub skorzystać z naszego kalkulatora kalorii, by zaplanować zbilansowane żywienie.
Komentarz dietetyka – jak dieta wpływa na wyniki badania krwi
| 💬 Komentarz eksperta W praktyce dietetycznej morfologia krwi to jeden z pierwszych dokumentów, które warto przejrzeć przed układaniem diety – szczególnie gdy pacjent skarży się na chroniczne zmęczenie, słabą koncentrację lub problemy z regeneracją. Najczęstszy scenariusz to obniżone HGB i ferrytyna na granicy zakresu referencyjnego przy pozornie zbilansowanym menu. Zwykle winowajcą okazuje się kombinacja małej ilości żelaza hemowego w diecie i nawyku picia kawy lub herbaty do każdego posiłku, co skutecznie blokuje jego wchłanianie. Drugi powtarzający się obraz to podwyższone MCV u osób od kilku lat ograniczających produkty zwierzęce bez suplementacji kobalaminy – organizm potrafi przez lata maskować niedobór, zanim morfologia w końcu to pokaże. Dieta nie zastępuje diagnostyki lekarskiej, ale dobrze dobrana do wyników badań krwi potrafi realnie zmienić samopoczucie pacjenta już w ciągu kilku tygodni. |
Podsumowanie – interpretacja morfologii krok po kroku
Morfologia to szybkie i niedrogie badanie, które daje realny pogląd na stan zdrowia. Klucz do dobrej interpretacji leży w porównaniu każdej wartości z zakresem referencyjnym i ocenie całości – nie jednej liczby w oderwaniu od kontekstu. Jeśli wyniki odbiegają od prawidłowych – nie panikuj. Wiele odchyleń ma proste żywieniowe tło: niedobór Fe, kobalaminy lub folianów można skutecznie wyrównać dietą lub suplementacją. Profilaktyczne badanie co 12 miesięcy to minimum dbania o własne zdrowie.

Najczęściej zadawane pytania i odpowiedzi
Jaki powinien być prawidłowy wynik morfologii?
Prawidłowy wynik to taki, który mieści się w zakresach referencyjnych podanych na własnym wyniku z laboratorium. Zakresy różnią się między kobietami, mężczyznami i dziećmi, dlatego zawsze porównuj swoje wartości z konkretnymi danymi na swoim wydruku, a nie z ogólnymi tabelami.
Czy stan zapalny wyjdzie w morfologii?
Tak – stan zapalny najczęściej powoduje podwyższenie WBC (leukocytozę) i zmiany w rozkładzie rodzajów leukocytów. Sama morfologia nie wskaże jednak przyczyny stanu zapalnego – do tego potrzebne są dodatkowe badania diagnostyczne, jak CRP lub OB.
Czy miesiączka ma wpływ na morfologię?
Tak – miesiączka może chwilowo obniżyć HGB i hematokryt ze względu na utratę krwi. Jeśli regularnie masz zbyt niskie HGB, warto wykonać badanie w połowie cyklu dla bardziej miarodajnego wyniku.
Co to jest morfologia z rozmazem?
Morfologia z rozmazem to rozszerzone badanie krwi, które oprócz standardowych parametrów zawiera szczegółowy rozkład procentowy rodzajów leukocytów. Zleca się je przy podejrzeniu chorób krwi, układu odpornościowego lub niewyjaśnionych odchyleń w składzie leukocytów.
Czego nie robić przed badaniem morfologii krwi?
Przed badaniem nie należy jeść przez co najmniej 8 godzin, wykonywać intensywnego treningu i spożywać alkoholu przez dobę przed pobraniem. Warto też poinformować laboratorium o przyjątych lekach.
Jak dieta wpływa na wyniki badania krwi?
Niedobory Fe prowadzą do niedokrwistości mikrocytarnej (niskie MCV i HGB), a brak kobalaminy lub folianów – do makrocytarnej (wysokie MCV). Zbilansowana dieta bogata w te składniki to pierwsza linia profilaktyki – jeśli potrzebujesz indywidualnej pomocy, rozważ dietę online dopasowaną do Twoich wyników badań.
Bibliografia i źródła naukowe
[1] Tefferi A, Hanson CA, Inwards DJ. How to interpret and pursue an abnormal complete blood cell count in adults. Mayo Clin Proc. 2005;80(7):923–936. DOI: 10.4065/80.7.923
[2] Camaschella C. Iron-deficiency anemia. N Engl J Med. 2015;372(19):1832–1843. DOI: 10.1056/NEJMra1401038
[3] Stabler SP. Vitamin B12 deficiency. N Engl J Med. 2013;368(2):149–160. DOI: 10.1056/NEJMcp1113996
[4] Green R, Allen LH, Bjørke-Monsen AL, et al. Vitamin B12 deficiency. Nat Rev Dis Primers. 2017;3:17040. DOI: 10.1038/nrdp.2017.40
[5] Koury MJ, Ponka P. New insights into erythropoiesis: the roles of folate, vitamin B12, and iron. Annu Rev Nutr. 2004;24:105–131. DOI: 10.1146/annurev.nutr.24.012003.132306
[6] Salvagno GL, Sanchis-Gomar F, Picanza A, Lippi G. Red blood cell distribution width: a simple parameter with multiple clinical applications. Crit Rev Clin Lab Sci. 2015;52(2):86–105. DOI: 10.3109/10408363.2014.992064
[7] Gauer RL, Braun MM. Thrombocytopenia. Am Fam Physician. 2012;85(6):612–622. PMID: 22534222
[8] World Health Organization. Haemoglobin concentrations for the diagnosis of anaemia and assessment of severity. WHO/NMH/NHD/MNM/11.1. Geneva: WHO; 2011. https://apps.who.int/iris/handle/10665/85839

